当然有!
糖尿病血糖控制的有关知识

糖化血红蛋白是葡萄糖与血红蛋白上的游离氨基酸发生非酶促反应形成的,即成熟的红细胞中血红蛋白被糖基化,血红蛋白与葡萄糖形成牢固的结合体。
换句话说就是血糖天生就和血红蛋白很好,血液中的葡萄糖容易和血红蛋白结合,血红蛋白又在红细胞中,这种血糖和血红蛋白的结合体称为糖化血红蛋白。
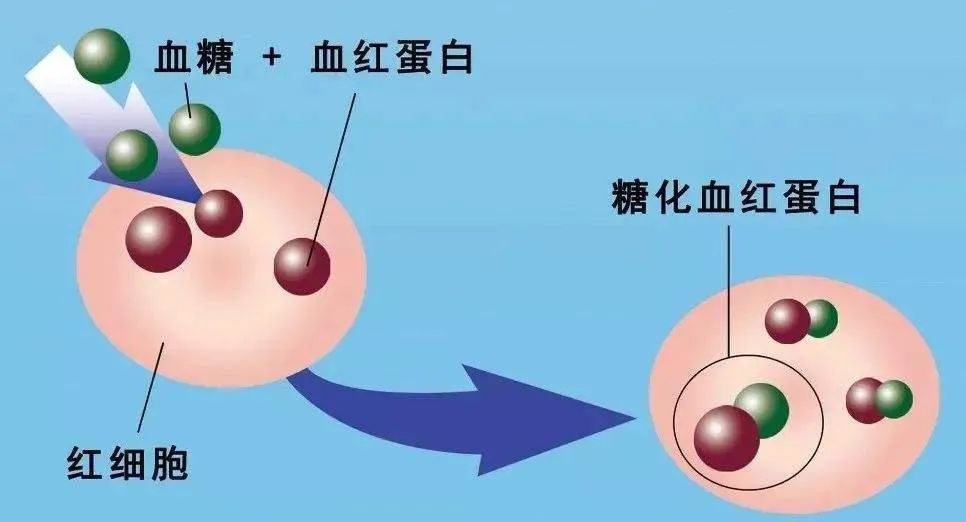
血糖和血红蛋白的结合过程非常缓慢,一旦结合上了就不容易发生变化。这种结合在2周后成为不可逆的,所以糖化血红蛋白要比血糖稳定得多,不像血糖那样变化多端。很多人就在糖尿病的边缘,但实际上检测一次血糖还不太高,这时候糖化血红蛋白就起到了很大的作用,为什么这么说呢?
因为短时间内的血糖升高,不会影响糖化血红蛋白水平的升高;短时间内的血糖降低,同样也不能使糖化血红蛋白的水平下降。由于红细胞的寿命约为120天,故糖化血红蛋白的结果能反映2~3个月的平均血糖的变化情况。
具体地说,血糖仅代表抽血时瞬间血糖的变化,糖化血红蛋白则代表近3个月血糖的平均水平。由此可见糖化血红蛋白的重要性和稳定性。
第6版《中国2型糖尿病防治指南》(2020版)把糖化血红蛋白正式纳入糖尿病诊断标准。糖化血红蛋白≥6.5%作为切点,辅助糖尿病的诊断。
糖化血红蛋白也已被列入常规判断糖尿病病情长期控制好坏的重要参考指标。糖化血红蛋白在正常范围内,代表着近期血糖控制得比较理想。糖化血红蛋白的含量受血糖浓度影响,血糖浓度越高,血液中糖化血红蛋白含量就越多。

糖化血红蛋白可帮助医生和糖友了解抽血前较长一段时间内糖尿病病情控制情况,它给医生提供了诊疗和合理用药比较可靠的客观指标。
所以糖化血红蛋白也被评价是长期血糖控制的金指标,是指导临床调整治疗的重要依据,也是内分泌科医生观察血糖高低最有力的帮手。
一般将HbA1c(糖化血红蛋白)控制于6.5%,若降糖治疗无低血糖或体重增加等副作用者可使HbA1c<6%。
其血糖控制目标值可适当放宽至HbA1c<7%,以减少低血糖和体重增加这两大副作用。
HbA1c≤7.5%,因为他们发生或再次发生CVD(脑血管疾病)风险明显增加,低血糖风险较高,目前还没有足够的证据证明HbA1c控制在7%以下对大血管病变有益处。
若糖友脏器功能和认知能力良好、预期生存期>15年,应严格控制HbA1c<7%;若糖友合并其他疾病、预期生存期5~15年,可适当放宽HbA1c<8%;若糖友既往有严重低血糖史、合并其他严重疾病、预期生存期<5年,可放宽到HbA1c<9%。

糖尿病病程>15年, 有无感知低血糖病史、有严重伴发病如肝肾功能不全或全天血糖波动较大并反复出现低血糖症状的糖友,很难设定其HbA1c的靶目标,最重要的是避免低血糖的发生,也许HbA1c控制在7%~9%是可以接受的。
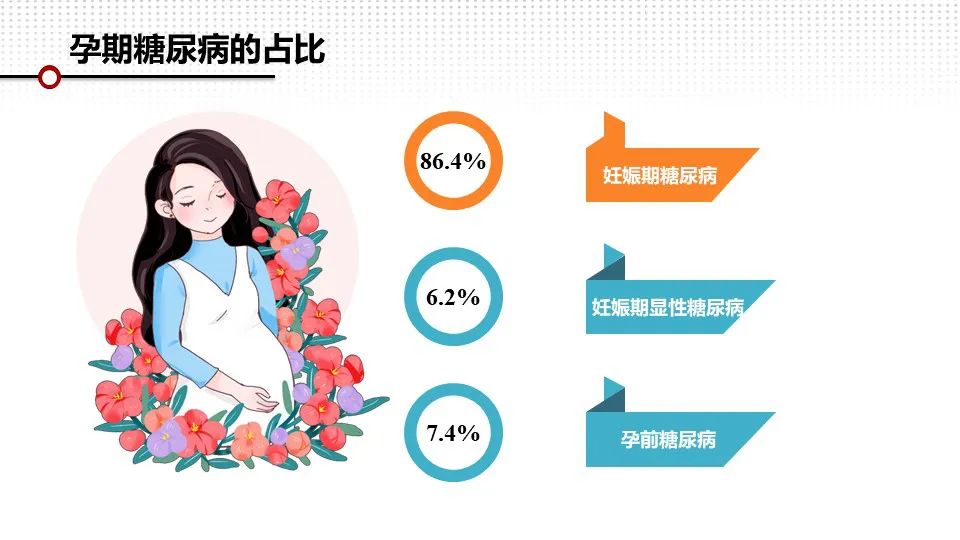
①对于计划妊娠的糖尿病人,应严格控制血糖目标值HbA1c<6.5%,如应用胰岛素可适当放宽HbA1c<7%,以防止低血糖发生。
②孕期血糖控制,妊前糖尿病或妊娠期发现的糖尿病在不发生低血糖前提下,理想目标值为HbA1c<6%。


河南省中医院(河南中医药大学第二附属医院)内分泌代谢科,是郑州市级最早组建的内分泌代谢科,集临床、科研、教学为一体,技术力量雄厚。现派出内分泌代谢科专家白清教授、杨玉莲教授、季聚良教授等每周定期在西区医院坐诊、查房,实施同质化医疗服务。
李全忠业务院长,河南省人民医院退休,学科带头人, 主任医师、研究生导师,现任河南省医学会内分泌及糖尿病学会副主任委员,中国微循环学会委员,河南省微循环学会会长,河南省医学会糖尿病学会副主任委员。中华医学会河南省内分泌学会常委,河南省微循环学会糖尿病分会委员,中国中医药促进会内分泌专业委员会委员,中华中医药学会中西医结合糖尿病委员会副主任委员,曾2009年-2010年在法国冈城大学医学中心研修内分泌,主要学习对血糖难以控制的糖尿病。从事内分泌专业30余年,擅长糖尿病及其并发症,甲状腺疾病,垂体肾上腺疾病及内分泌其他疑难危重病的诊疗,尤其对难控制的糖尿病患者的血糖有独特的治疗方法,国内领先。
是河南省中医院的医疗延伸,是郑州市高新区民生项目。内分泌代谢科是我院重点临床学科,病区核定床位58张,拥有较强的技术人才梯队22人,主任医师3人,副主任医师2人,主治医师3人,住院医师2人,博士1人,硕士8人。环境优雅舒适,科室设备智能齐全,如进口雅培动态葡萄糖监测系统、胰岛素泵等,利用智能化的治疗手段精细降糖、平稳达标。主要开展糖尿病及其相关并发症、甲状腺疾病、肥胖、痛风、高脂血症等代谢性疾病的诊治。我科在治疗糖尿病方面优势尤为显著,发挥中西医优势,采取个体化治疗方案,内外同治。在李全忠院长的带领下,优秀的服务团队深受广大患者信赖及赞誉,目前科室已发展为集医、教、研一体,共同发展的精品科室。